Tης Αγγελικής Μήλιου, βιολόγου
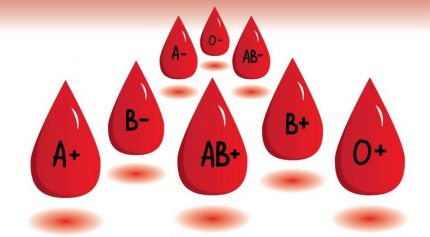
Στατιστικές μελέτες στον Ελληνικό πληθυσμό έχουν δείξει την ίδια συχνότητα των ομάδων αίματος με τους Ευρωπαίους.
ΑΒ = 4.75%
Α = 37.93%
Β = 12.93%
0 = 44.39%
Η συχνότητα των ομάδων αίματος σχετικά με τον παράγοντα Ρέζους στον Ελληνικό πληθυσμό είναι:
Ρέζους θετικό = 85%
Ρέζους θετικό = 85%
Ρέζους Αρνητικό = 15%
Μια μελέτη για τις ομάδες αίματος δείχνει, για παράδειγμα, πως όσοι έχουν ομάδα αίματος O διατρέχουν μειωμένο κίνδυνο να εκδηλώσουν έμφραγμα. Στην ίδια μελέτη υπογραμμίζεται ότι όσοι φέρουν ένα συγκεκριμένο γονίδιο (Adamts7 ) διατρέχουν σημαντικά υψηλότερο κίνδυνο εμφράγματος. Ωστόσο, εάν έχουν ομάδα αίματος O, έχουν και αυξημένη προστασία έναντι του εμφράγματος, ακόμη κι αν είναι φορείς του γονιδίου Adamts7.
Όσοι έχουν ομάδα αίματος Α κινδυνεύουν περισσότερο να εκδηλώσουν καρκίνο του στομάχου και πολύ λιγότερο όσοι έχουν Ο
Όσοι έχουν ομάδα αίματος Ο κινδυνεύουν περισσότερο απ’ όλους να εκδηλώσουν έλκος στομάχου ή δωδεκαδακτύλου , να έχουν ελικοβακτηρίδιο, να έχουν αρθρίτιδες, αλλεργίες, μελάνωμα, καρκίνο της ουροδόχου κύστης, διαταραχές του θυρεοειδούς, να εκδηλώσουν κατάθλιψη.
Όσοι έχουν ομάδα αίματος Ο έχουν γερά δόντια.
Όσοι έχουν ομάδα αίματος Ο κινδυνεύουν λιγότερο να εκδηλώσουν καρκίνο του μαστού και των πνευμόνων.
Όσοι έχουν ομάδα αίματος ΑΒ ή Β, διατρέχουν αυξημένο κίνδυνο να εκδηλώσουν καρκίνο του παγκρέατος σε σύγκριση με όσους έχουν ομάδα αίματος Α ή Ο.
Οι γυναίκες με ομάδα αίματος Α ή Β διατρέχουν αυξημένο κίνδυνο αναπτύξεως καρκίνου των ωοθηκών.
Οι γυναίκες με ομάδα αίματος ΑΒ διατρέχουν διπλάσιες έως τριπλάσιες πιθανότητες από τις υπόλοιπες να αναπτύξουν στη διάρκεια της εγκυμοσύνης προεκλαμψία.
Οι άντρες με ομάδα αίματος Ο, είναι επιρρεπείς στην συσσώρευση περιττών κιλών.
Άνθρωποι με διαβήτη που έχουν ΑΒ και Β ομάδα αίματος έχουν πολύ υψηλότερο κίνδυνο να αναπτύξουν καρκίνο του παγκρέατος.
Η δίαιτα βάσει της ομάδας αίματος, βασίζεται στην ιδέα ότι στους διαφορετικούς τύπους αίματος, η επεξεργασία τροφίμων γίνεται με διαφορετικό τρόπο. Για να χάσουν βάρος, τα άτομα με ομάδα Α πρέπει να ακολουθήσουν μία χορτοφαγική δίαιτα, ενώ τα άτομα της ομάδας O πρέπει να τρώνε κρέας και να αποφεύγουν τα γαλακτοκομικά και το σιτάρι. Διαβάστε περισσότερα εδώ
Οι ομάδες αίματος
Το αίμα χωρίζεται σε διάφορες κατηγορίες ανάλογα με την παρουσία ουσιών στην επιφάνεια της μεμβράνης που περιβάλλει τα ερυθρά αιμοσφαίρια. Οι ουσίες αυτές από χημική άποψη είναι πρωτεΐνες και ονομάζονται αντιγόνα.
Ο κάθε οργανισμός ανάλογα με τα αντιγόνα των ερυθροκυττάρων του ανέχεται αίμα οποιασδήποτε κατηγορίας, αλλά καταστρέφει τα «ασύμβατα» κύτταρα, τα διαφορετικής δηλαδή ομάδας αίματος από τα δικά του, με συνέπειες σοβαρές μέχρι επικίνδυνες για τη ζωή του.
Τα αντιγόνα των ερυθροκυττάρων είναι πάρα πολλά, σπουδαιότερα όμως από κλινική άποψη είναι αυτά που ανήκουν σε δυο αντιγονικά συστήματα, το σύστημα ΑΒΟ και το σύστημα RHESUS, από τα οποία έχουν πάρει την ονομασία οι ομάδες αίματος στον άνθρωπο.
Το σύστημα ΑΒΟ είναι και το πρώτο που ανακαλύφθηκε το 1900 από τον LANDSTEINER και υποδηλώνει την ύπαρξη ή όχι των ουσιών Α και B στα ερυθρά αιμοσφαίρια.
Οι ουσίες, τα αντιγόνα αυτά, ή υπάρχουν και τα δυο μαζί, ή μόνο το ένα από αυτά ή και κανένα.
- ‘Όταν υπάρχουν και τα δυο, η ομάδα λέγεται ΑΒ
- ‘Όταν υπάρχει μόνο το Α, η ομάδα λέγεται Α
- ‘Όταν υπάρχει μόνο το Β, η ομάδα λέγεται Β
- Όταν δεν υπάρχει ούτε το Α ούτε το Β, η ομάδα λέγεται 0
Η παρουσία πάνω στα ερυθροκύτταρα των αντιγόνων Α και Β μόνων ή μαζί, καθορίζει και την ύπαρξη στο πλάσμα του αίματος των ουσιών αντι-B και αντι-Α αντίστοιχα, καθώς και αντι-Α+Β όταν η ομάδα είναι Ο, στερείται δηλαδή των αντιγόνων Α και Β.
Οι ουσίες αντι-Α, αντι-Β του πλάσματος είναι από χημική άποψη πρωτεΐνες, όπως και τα αντιγόνα και ονομάζονται «αντισώματα».
Μία από τις λειτουργίες των αντισωμάτων του συστήματος ΑΒΟ είναι να συγκολλούν τα ερυθροκύτταρα στην επιφάνεια των οποίων υπάρχει η αντίστοιχη αντιγονική ουσία Α,Β και ΑΒ και για το λόγο αυτό ονομάζονται συγκολλητiνες, ενώ τα αντιγόνα έχουν το όνομασυγκολλητινογόνα.
Για παράδειγμα ερυθρά ομάδας Β συγκολλώνται και στη συνέχεια καταστρέφονται με την παρουσία του αντισώματος αντι-Β.
Είναι ευνόητο λοιπόν ότι στον ανθρώπινο οργανισμό ένα άτομο ομάδας π.χ. Α, στο πλάσμα του θα έχει την αντι-Β και δέχεται αίμα μόνο ομάδας A από άλλο άτομο σε περίπτωση που Θα χρειασθεί μετάγγιση.
Συμπερασματικά:
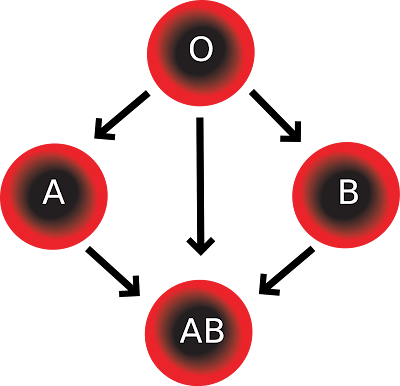
Άτομα ομάδας ΑΒ μπορούν να παίρνουν αίμα ομάδων Α,Β, και 0, ενώ δίνουν αίμα μόνο στην ομάδα ΑΒ.
‘Άτομα ομάδας 0 δεν ανέχονται (λόγω της ταυτόχρονης ύπαρξης στο πλάσμα τους των αντισωμάτων αντι-Α και αντι- Β), παρά μονάχα αίμα της ίδιας με αυτούς ομάδας, ενώ μπορούν να δίνουν σε άτομα όλων των άλλων ομάδων.
|
Ομάδα
|
Συγκολλητογόνα
(Ερυθρά Αιμοσφαίρια)
|
Συγκολλιτίνες
(ορός ή πλάσμα)
|
|
ΑΒ
|
Α και Β
|
–
|
|
Α
|
Α
|
Αντι-Β
|
|
Β
|
Β
|
Αντι-Α
|
|
0
|
–
|
Αντι-Α και Αντι-Β
|
Το σύστημα Ρέζους
Μετά το αντιγονικό σύστημα ΑΒΟ, δεύτερο σε σημασία από κλινική άποψη, έρχεται το σύστημα ρέζους που ανακαλύφθηκε πάλι από τον LANDSTEINER το 1940.
Ανάλογα με την παρουσία ή όχι στην επιφάνεια των ερυθροκυττάρων του παράγοντα ρέζους, που είναι όπως και οι ουσίες Α και Β, ένα συγκολλητινογόνο, τα ερυθρά αιμοσφαίρια λέγονται «Ρέζους θετικό» ή «Ρέζους αρνητικό».
Οι κύριες ομάδες αίματος έχουν την παρακάτω κατάταξη:
ΑΒ, Α, Β, 0 / Ρέζους θετικό και
ΑΒ, Α, Β, 0 / Ρέζους Αρνητικό
Ένα άτομο Ρέζους – Θετικό μπορεί να πάρει αίμα της ίδιας ομάδας και σε μερικές περιπτώσεις αίμα Ρέζους-Αρνητικό.
Αντίθετα, άτομο Ρέζους-Αρνητικό δεν πρέπει να δεχθεί αίμα Ρέζους- θετικό.
Ας σημειωθεί ότι αν συμβεί η τελευταία περίπτωση, στην διάρκεια της πρώτης μετάγγισης τέτοιου αίματος, συνήθως δεν συμβαίνει τίποτα. Μετά όμως από αυτή, ο οργανισμός του λήπτη «ευαισθητοποιείται» και παράγει «αντισώματα» δηλ. ουσίες αντι-Ρέζους που θα καταστρέψουν μαζικά ερυθρά-Θετικά σε περίπτωση και δεύτερης ή και άλλων λαθεμένων μεταγγίσεων με κίνδυνο της ζωής του αρρώστου αυτού.
Ανάλογη κατάσταση «ευαισθητοποίησης» με τον παράγοντα Ρέζους μπορεί να συμβεί σε γυναίκες Ρέζους – Αρνητικό σε περίπτωση που εγκυμονούν έμβρυο που έχει κληρονομήσει από τον πατέρα αντιγόνο Ρέζους.
Σ’ αυτή την περίπτωση το πιθανότερο είναι, ότι δεν θα συμβεί τίποτα στη διάρκεια του πρώτου τοκετού. Στους επόμενους όμως τοκετούς τα προϋπάρχοντα στο αίμα της μητέρας αντισώματα αντι-Ρέζους ακολουθώντας αντίθετη πορεία, θα περάσουν διαμέσου του πλακούντα στην κυκλοφορία του αίματος του εμβρύου Ρέζους – θετικό και μπορεί να προκαλέσουν από ελαφρό ίκτερο, μέχρι σοβαρές ή και Θανατηφόρες βλάβες στο σώμα του εμβρύου.
O ελαφρός αυτός ίκτερος ονομάζεται αιμολυτικός ίκτερος των νεογνών και απαιτεί ειδική θεραπεία που σε σοβαρές περιπτώσεις περιλαμβάνει την «αφαιμαξομετάγγιση» δηλαδή την πλήρη ανταλλαγή του αίματος του νεογνού με νέο συμβατό αίμα.
Σήμερα με την πρόοδο της ιατρικής επιστήμης, η «ευαισθητοποίηση» της μητέρας προλαμβάνεται με τη χορήγηση αντι-ρέζους σφαιρίνης, αμέσως μετά τον τοκετό.
Οι ομάδες αίματος κληρονομούνται, επομένως συντροφεύουν τη ζωή του κάθε ατόμου από τη γέννηση μέχρι το θάνατο και είναι γενετικά καθορισμένες.
Η μελέτη όλων των συστημάτων αντιγόνων των ερυθροκυττάρων των λευκών αιμοσφαιρίων και των πρωτεϊνών του ορού (και όχι μόνο των συστημάτων ΑΒΟ και Ρέζους) χρησιμεύει και για τον έλεγχο αμφισβητούμενης πατρότητας.
Εάν δοθεί κατά λάθος, αίμα ομάδας που δεν πρέπει να δοθεί σε ένα ασθενή, τότε γίνεται μια μαζική και κάποτε θανατηφόρα αιμόλυση των ερυθρών αιμοσφαιρίων που μεταγγίζονται στον ασθενή.
Τα αντισώματα του ασθενούς αναγνωρίζουν τα αντίστοιχα αντιγόνα των ερυθρών αιμοσφαιρίων που μεταγγίζονται κατά λάθος, τα καταστρέφουν προκαλώντας σοβαρές αναφυλακτικές αντιδράσεις, αιμόλυση με ανεπάρκεια οργάνων που μπορεί να οδηγήσουν μεταξύ άλλων και στο θάνατο.
Μύθοι και αλήθειες
1. Η αιμοδοσία μπορεί να κάνει κακό στον οργανισμό και να προκαλέσει απώλεια της δύναμης του αιμοδότη.
Κάθε υγιής άνδρας ή γυναίκα ηλικίας 18-65 ετών μπορεί να δίνει άφοβα αίμα 2-4 φορές το χρόνο. Πριν από κάθε αιμοδοσία, ο αιμοδότης εξετάζεται από το γιατρό του κλιμακίου αιμοληψίας. Γίνεται ένα σύντομο τσεκ-απ βάσει ερωτηματολογίου σχετικά με το ιατρικό ιστορικό, τη γενική κατάσταση υγείας και τον τρόπο ζωής του δότη και ελέγχονται το επίπεδο της αιμοσφαιρίνης για διαπίστωση τυχόν αναιμίας, καθώς και η αρτηριακή πίεση και οι σφυγμοί. Επίσης εξετάζεται η όψη του ατόμου, η θερμοκρασία και αν χρειάζεται γίνεται ακρόαση. Αν κριθεί μετά απ’ όλα αυτά κατάλληλος και γίνει αιμοληψία, ένα δείγμα από το αίμα του θα εξεταστεί για ηπατίτιδα Β και C (HBV, HCV), AIDS (ιός HIV), λεμφοτρόπο ιό (HTLV) και σύφιλη. Αν ένας αιμοδότης βρεθεί θετικός σε κάποιον από αυτούς τους λοιμογόνους παράγοντες, θα παραπεμφθεί στους ειδικούς για περαιτέρω διερεύνηση και θεραπεία. Επομένως η αιμοδοσία δεν είναι σωτήρια μόνο για όποιον χρειάζεται αίμα, αλλά μπορεί να ωφελήσει σημαντικά και την υγεία του αιμοδότη με την έγκαιρη διάγνωση τυχόν λοιμώξεων ή άλλων νοσημάτων. Επιπλέον πρόσφατες έρευνες έχουν δείξει ότι, συστηματικοί αιμοδότες ηλικίας 43-61 ετών, διατρέχουν μικρότερο κίνδυνο να εκδηλώσουν καρδιοπάθεια, υπέρταση, σακχαρώδη διαβήτη, υπερχοληστεριναιμία και εμβολικά επεισόδια από μη τακτικούς αιμοδότες.
2. Για την αναπλήρωση του όγκου και των συστατικών του αίματος, που δίνει ο δότης σε κάθε αιμοδοσία χρειάζεται πολύς καιρός ακόμα και μήνες ή χρόνια.
Δίνοντας 450 ml αίματος, δηλαδή ποσότητα που αντιστοιχεί στο 1/20 του συνολικού όγκου του αίματος του δότη, ο οργανισμός αντιδρά ενεργοποιώντας μια αλληλουχία φυσικών μηχανισμών για να τα αναπληρώσει γρήγορα. Η αναπλήρωση αρχίζει αμέσως μετά την αιμοδοσία, αλλά για κάθε συστατικό απαιτείται διαφορετικός χρόνος για την ολοκλήρωσή της. Πιο γρήγορα (συνήθως μέσα σε 10 λεπτά) αναπληρώνεται ο όγκος του αίματος, χάρη στα υγρά που καταναλώνει ο αιμοδότης (συνήθως ένα ποτήρι πορτοκαλάδα). Το πλάσμα χρειάζεται 24 ώρες για να αναπληρωθεί πλήρως, τα αιμοπετάλια 72 ώρες, τα ερυθρά αιμοσφαίρια 2-4 εβδομάδες και ο σίδηρος 12 εβδομάδες στους άντρες και 16 στις γυναίκες. Γι’ αυτό συνιστάται να υπάρχει χρονική απόσταση τουλάχιστον τριών μηνών μεταξύ δύο αιμοδοσιών.
3. Δεν πειράζει να το ρίξει κανείς έξω, αφού έτσι και αλλιώς η αιμοδοσία θα ελέγξει το αίμα και δεν θα κινδυνεύσει κανείς ασθενής που θα του μεταγγίσουν το αίμα.
Η αιμοδοσία είναι μια πολύ υπεύθυνη πράξη. Οι εργαστηριακές εξετάσεις που γίνονται στον αιμοδότη δεν αρκούν για να βεβαιώσουν την ασφάλεια του μεταγγιζόμενου αίματος. Για το λόγο αυτό παρέχονται πληροφορίες και οδηγίες στους υποψήφιους αιμοδότες πριν δώσουν αίμα. Οι αιμοδότες πρέπει να είναι ξεκούραστοι, να μην έχουν καπνίσει ή φάει βαριά λιπαρά φαγητά, να μην έχουν πιεί αλκοόλ, να μην έχουν πάρει φάρμακα και να διαβάσουν προσεκτικά τις ερωτήσεις που περιλαμβάνονται στο Δελτίο του Αιμοδότη σχετικά με το ιατρικό ιστορικό και τον τρόπο ζωής τους. Από όλα τα μέτρα ασφάλειας του αίματος, που λαμβάνονται στη χώρα μας και διεθνώς, η «ασφαλής και υγιής» συμπεριφορά του δότη θεωρείται το σημαντικότερο.
Πηγές
Medlab Ιατρικό Ινστιτούτο
ΚΕΕΛΠΝΟ